Abstract
Introduzione. La malattia renale cronica (MRC) rappresenta una sfida sanitaria globale. Il programma ambulatoriale per la malattia renale avanzata (MaReA) è un modello organizzativo che prepara i pazienti alla terapia sostitutiva renale (TRS), promuovendo una scelta informata e l’inizio tempestivo del trattamento. La dialisi peritoneale (DP) è una terapia domiciliare che offre maggiore autonomia, ma la sua applicabilità dipende da diversi fattori.
Obiettivo. Lo scopo di questo studio è analizzare gli esiti di un programma MaReA, con particolare attenzione alla valutazione dell’idoneità alla DP, all’autonomia del paziente e al ruolo del caregiver.
Materiali e metodi. È stata condotta un’analisi retrospettiva su una coorte di pazienti con MRC di stadio 5 arruolati nel programma MaReA. L’analisi si è concentrata sull’idoneità alla DP, sull’esito del programma per i pazienti idonei, sul grado di autonomia raggiunto e sulla disponibilità e tipologia di caregiver per i pazienti non autosufficienti.
Risultati. La valutazione ha mostrato che il 61,2% dei pazienti è stato ritenuto idoneo alla DP. Tra i pazienti idonei che hanno completato il programma, è stato osservato un alto tasso di adozione della dialisi peritoneale (DP). Per la percentuale di pazienti non autosufficienti, la presenza di un caregiver è essenziale.
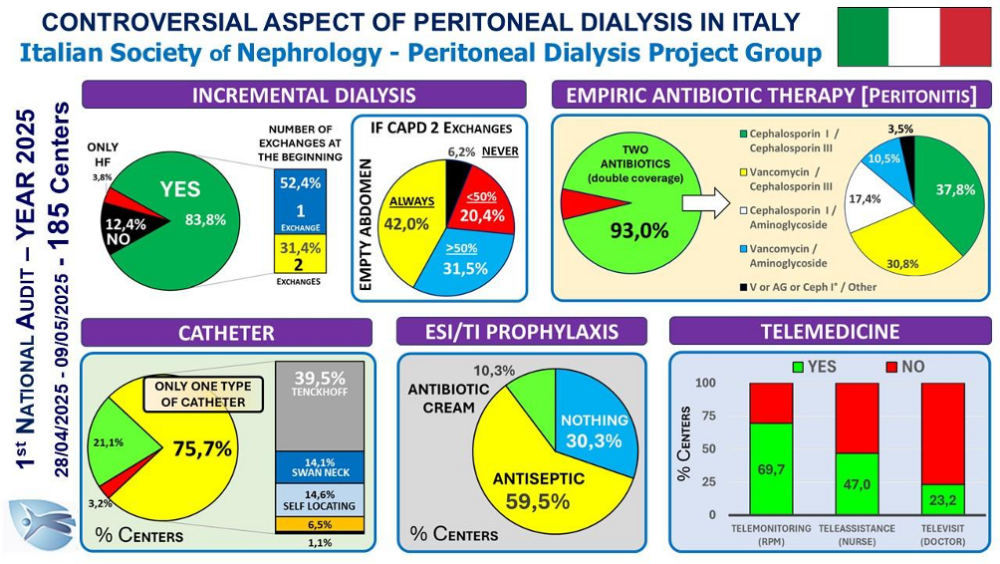
Conclusioni. Il programma MaReA è uno strumento efficace per identificare i candidati alla DP e prepararli adeguatamente. I caregiver svolgono un ruolo fondamentale nell’accesso all’assistenza domiciliare per una sottopopolazione di pazienti fragili. È necessario sviluppare strategie di supporto e implementare programmi di telemedicina e dialisi peritoneale assistita per ampliare l’accesso alla DP.
Parole chiave: malattia renale cronica avanzata, marea, dialisi peritoneale, caregiver, DP assistita, telemedicina